Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się w różnych miejscach na ciele. Choć zazwyczaj są niegroźne, ich obecność bywa uciążliwa i estetycznie nieakceptowalna. Zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą w kontekście powstawania kurzajek jest wirus brodawczaka ludzkiego, powszechnie określany skrótem HPV (Human Papillomavirus). Warto wiedzieć, że istnieje ponad sto odmian tego wirusa, a każda z nich może wywoływać inne typy brodawek. Niektóre szczepy HPV preferują skórę dłoni i stóp, prowadząc do powstania klasycznych kurzajek, podczas gdy inne mogą atakować błony śluzowe i okolice narządów płciowych, prowadząc do powstawania kłykcin kończystych. Wirus ten jest niezwykle powszechny w populacji, a wiele osób może być jego nosicielami bez wykazywania żadnych objawów. Zakażenie następuje najczęściej poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z zanieczyszczonymi powierzchniami, takimi jak podłogi w miejscach publicznych, prysznice czy wspólne ręczniki.
Inkubacja wirusa, czyli okres od momentu zakażenia do pojawienia się widocznych zmian, może trwać od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i tworzenia charakterystycznych wyrostków. Układ odpornościowy odgrywa kluczową rolę w walce z infekcją. U osób z silnym systemem immunologicznym wirus może zostać skutecznie zwalczony zanim jeszcze pojawią się jakiekolwiek widoczne zmiany. Niestety, u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu czy niedożywienia, wirus ma większe szanse na rozwój i manifestację w postaci kurzajek. Dlatego też, szczególnie narażone są dzieci, osoby starsze oraz osoby zmagające się z innymi schorzeniami. Zrozumienie tych czynników pozwala lepiej zrozumieć, dlaczego niektóre osoby są bardziej podatne na rozwój kurzajek, nawet przy podobnym stopniu ekspozycji na wirusa.
Główne przyczyny powstawania kurzajek na ludzkiej skórze
Podstawową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten powszechny patogen przenosi się głównie drogą kontaktową. Wystarczy drobne zadrapanie, otarcie czy pęknięcie naskórka, aby wirus mógł wniknąć do organizmu. Miejsca, gdzie skóra jest cieńsza lub bardziej podatna na uszkodzenia, takie jak okolice paznokci, skórki, czy miejsca narażone na tarcie, stają się bramą dla infekcji. Dzieci, bawiąc się w piaskownicach, basenach czy innych miejscach publicznych, są szczególnie narażone na kontakt z wirusem. Również dorośli, zwłaszcza ci, którzy często korzystają z siłowni, saun czy basenów, powinni zachować ostrożność. Wirus HPV jest bardzo odporny i może przetrwać na powierzchniach przez długi czas, czekając na dogodny moment do zakażenia. Wilgotne i ciepłe środowiska, takie jak łazienki czy szatnie, sprzyjają jego przeżyciu.
Kolejnym istotnym czynnikiem, który wpływa na rozwój kurzajek, jest stan układu odpornościowego. Jak wspomniano wcześniej, silny system immunologiczny jest w stanie skutecznie zwalczać wirusa HPV, zapobiegając tym samym powstawaniu brodawek. Jednakże, osłabiona odporność, spowodowana różnymi czynnikami, może prowadzić do rozwoju infekcji. Do czynników osłabiających odporność zaliczamy: przewlekły stres, niedobory witamin i minerałów, choroby autoimmunologiczne, infekcje wirusowe (np. grypa), a także stosowanie niektórych leków, takich jak kortykosteroidy czy leki immunosupresyjne po przeszczepach. Osoby z cukrzycą, ze względu na potencjalne problemy z krążeniem i gojeniem się ran, również mogą być bardziej podatne na infekcje wirusowe skóry, w tym na rozwój kurzajek. Ważne jest, aby dbać o ogólny stan zdrowia i wzmacniać naturalne mechanizmy obronne organizmu, co stanowi najlepszą profilaktykę.
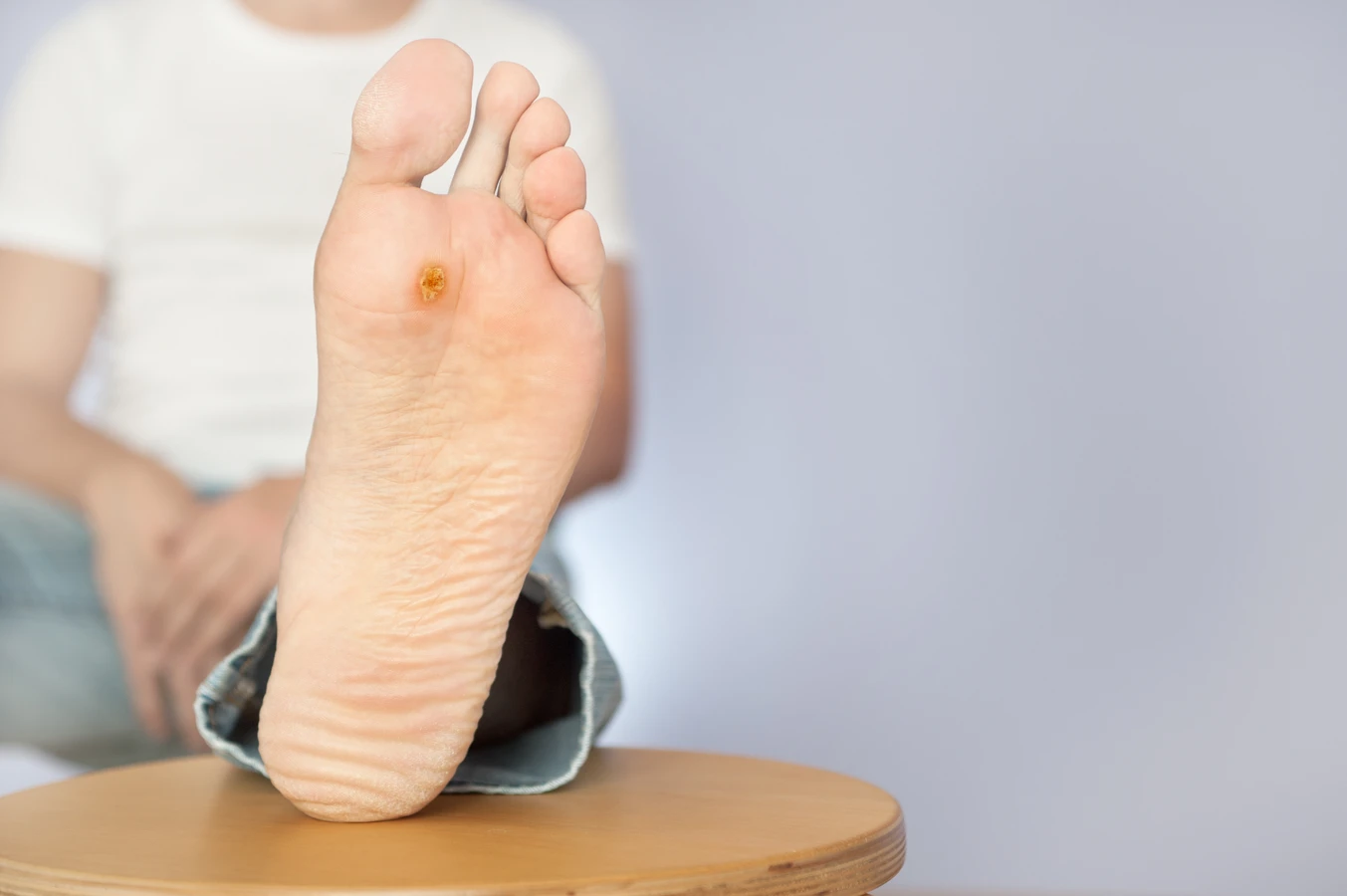
Jakie są rodzaje kurzajek i z czego się biorą konkretne zmiany

Istnieją również brodawki nitkowate, które mają wydłużony, cienki kształt i często pojawiają się w okolicy ust, nosa i oczu. Są wywoływane przez wirusy HPV typu 1, 2 i 4. Warto również wspomnieć o brodawkach mozaikowych, które są skupiskami wielu małych brodawek, tworzących większą zmianę. Mogą pojawiać się w miejscach, gdzie skóra jest wilgotna i ciepła, np. między palcami stóp. Wreszcie, istnieje kategoria brodawek płciowych, znanych jako kłykciny kończyste, które są wywoływane przez specyficzne typy wirusa HPV (głównie 6 i 11) i dotyczą okolic narządów płciowych. Niezależnie od rodzaju, kluczowym elementem ich powstawania jest zawsze infekcja wirusem HPV. Różnice w manifestacji wynikają z interakcji konkretnego szczepu wirusa z indywidualnym układem odpornościowym oraz z warunków panujących na danej części ciała.
Czynniki sprzyjające rozwojowi kurzajek i ich przenoszeniu
Oprócz bezpośredniego kontaktu z wirusem HPV, istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zachorowania lub ułatwić jego rozprzestrzenianie. Jednym z najważniejszych jest uszkodzona skóra. Nawet drobne ranki, zadrapania, skaleczenia, otarcia czy pęknięcia naskórka stają się idealną drogą wejścia dla wirusa. Dlatego też, osoby cierpiące na choroby skóry, takie jak egzema, łuszczyca czy atopowe zapalenie skóry, są bardziej podatne na infekcję. Wszelkie zabiegi kosmetyczne, które naruszają ciągłość naskórka, np. manicure czy pedicure, jeśli nie są przeprowadzane w sterylnych warunkach, również mogą stanowić potencjalne ryzyko. Dbanie o nawilżenie skóry i szybkie gojenie drobnych urazów jest kluczowe w profilaktyce.
Wilgotne i ciepłe środowisko stanowi idealne warunki do przetrwania i namnażania się wirusa HPV. Dlatego też, miejsca takie jak baseny, sauny, łaźnie, szatnie sportowe, a także wspólne prysznice, są ogniskami zakażeń. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Z tego powodu zaleca się noszenie obuwia ochronnego, np. klapek, w tych przestrzeniach. Dodatkowo, nadmierna potliwość, zwłaszcza stóp, może sprzyjać rozwojowi kurzajek. Wirus HPV jest również bardzo zaraźliwy i może przenosić się nie tylko przez bezpośredni kontakt skóra do skóry, ale także poprzez przedmioty codziennego użytku, takie jak ręczniki, ubrania, a nawet powierzchnie mebli, jeśli znajdują się na nich cząsteczki wirusa. Dzielenie się osobistymi przedmiotami z osobą zakażoną jest zatem prostą drogą do przeniesienia infekcji.
Jak dbać o skórę, by uniknąć problemu kurzajek
Profilaktyka jest kluczowa w zapobieganiu powstawaniu kurzajek. Podstawą jest dbanie o higienę osobistą i unikanie miejsc, gdzie wirus HPV może łatwo się rozprzestrzeniać. Regularne mycie rąk, szczególnie po kontakcie z potencjalnie zanieczyszczonymi powierzchniami, jest niezwykle ważne. W miejscach publicznych, takich jak baseny, siłownie czy szatnie, zawsze należy nosić klapki lub inne obuwie ochronne, aby zminimalizować ryzyko kontaktu wirusa z naskórkiem stóp. Ważne jest również, aby unikać pożyczania lub dzielenia się ręcznikami, ubraniami czy innymi osobistymi przedmiotami z innymi osobami, zwłaszcza jeśli istnieje podejrzenie, że mogą być one zakażone.
Kolejnym istotnym elementem profilaktyki jest dbanie o dobrą kondycję skóry. Zdrowa, nienaruszona skóra stanowi naturalną barierę ochronną przed wirusami. Należy unikać nadmiernego wysuszania skóry, stosując odpowiednie kremy nawilżające, szczególnie po kontakcie z wodą lub środkami chemicznymi. Wszelkie drobne skaleczenia, otarcia czy pęknięcia naskórka powinny być szybko dezynfekowane i opatrywane, aby zapobiec wniknięciu wirusa. Wzmacnianie ogólnej odporności organizmu poprzez zdrową dietę, odpowiednią ilość snu, regularną aktywność fizyczną i unikanie stresu również odgrywa niebagatelną rolę w zapobieganiu infekcjom wirusowym, w tym tym powodującym kurzajki. Utrzymanie silnego układu odpornościowego to najlepsza broń przeciwko wielu chorobom.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
W większości przypadków kurzajki są łagodne i mogą zostać usunięte za pomocą domowych metod lub dostępnych bez recepty preparatów. Jednak istnieją pewne sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Jeśli podejrzewasz, że masz do czynienia z kurzajką, ale nie jesteś pewien, czy to na pewno ona, zwłaszcza jeśli zmiana pojawia się na twarzy lub w okolicy narządów płciowych, powinieneś udać się do lekarza. Samodiagnoza może być myląca, a niektóre inne zmiany skórne mogą wymagać odmiennego leczenia. Lekarz będzie w stanie prawidłowo zidentyfikować zmianę i zalecić najodpowiedniejszą metodę terapii.
Szczególną ostrożność należy zachować, jeśli kurzajki pojawiają się u dzieci, osób starszych lub osób z osłabionym układem odpornościowym. W tych grupach ryzyko powikłań jest większe, a leczenie może wymagać specjalistycznego podejścia. Jeśli kurzajki są liczne, szybko się rozprzestrzeniają, są bolesne, krwawią lub powodują dyskomfort podczas codziennego funkcjonowania, również należy skonsultować się z lekarzem. Nieleczone lub nieprawidłowo leczone kurzajki mogą nawracać lub prowadzić do wtórnych infekcji bakteryjnych. W przypadku brodawek zlokalizowanych na stopach, które powodują ból podczas chodzenia, lub tych, które nie reagują na leczenie domowe po kilku tygodniach, wizyta u lekarza pierwszego kontaktu lub dermatologa jest wskazana. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapia, elektrokoagulacja, laseroterapia czy leczenie farmakologiczne.