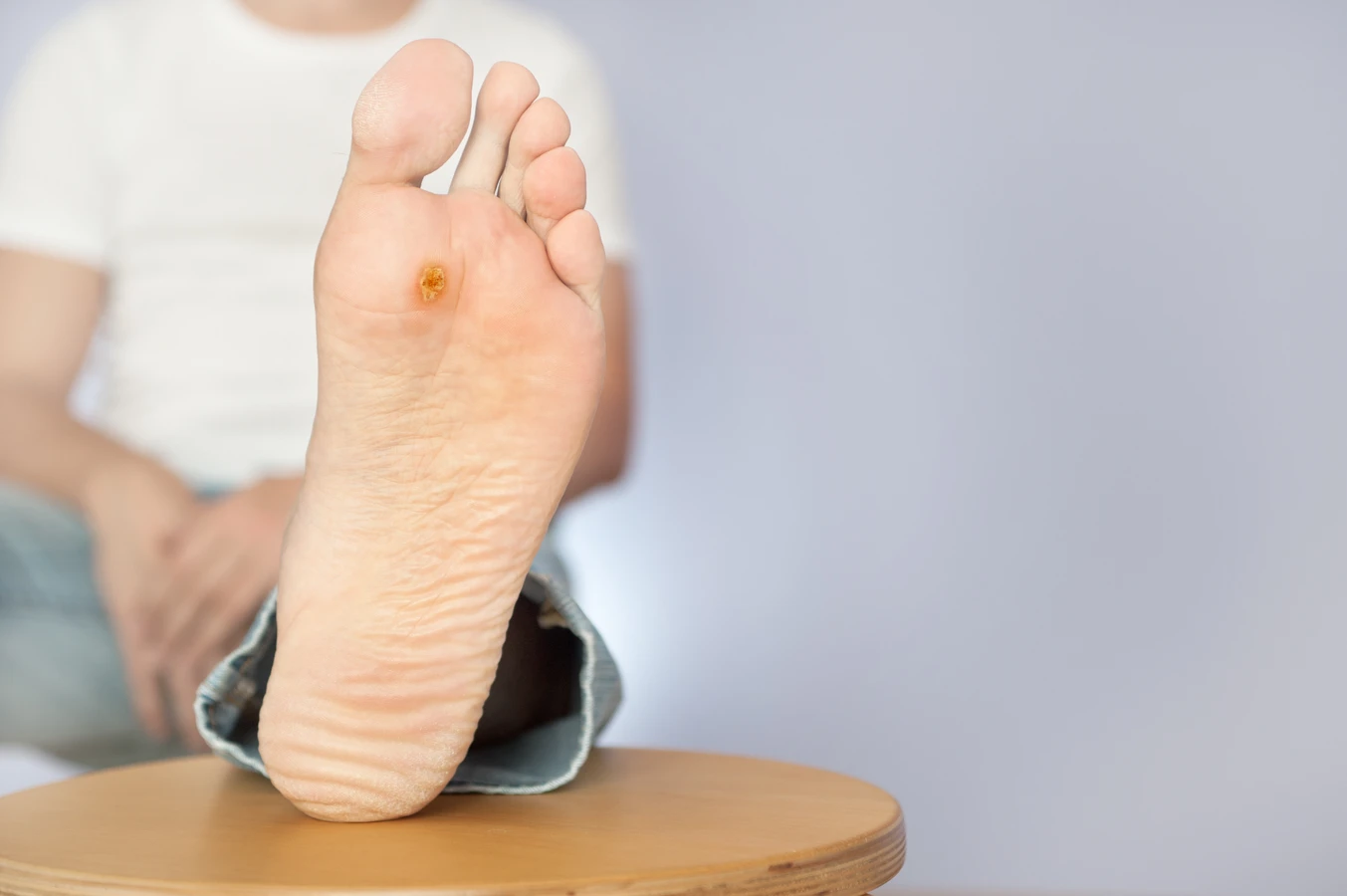
Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała, od dłoni i stóp po twarz i okolice intymne. Choć zazwyczaj niegroźne, stanowią one problem estetyczny i czasami mogą być przyczyną dyskomfortu. Zrozumienie, od czego się robią kurzajki, jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Wirus ten jest niezwykle rozpowszechniony i istnieje ponad 100 jego typów, z których niektóre są bardziej skłonne do wywoływania brodawek niż inne. Zakażenie wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zarażonej lub poprzez kontakt z zakażonymi powierzchniami. Wirus wnika do organizmu przez drobne skaleczenia, otarcia czy pęknięcia naskórka. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy, zanim pojawią się widoczne zmiany skórne.
Istnieje wiele czynników, które mogą zwiększać ryzyko zarażenia się wirusem HPV i rozwinięcia kurzajek. Należą do nich obniżona odporność organizmu, która może być spowodowana stresem, chorobą, niedoborem snu, a także niektórymi schorzeniami autoimmunologicznymi czy terapiami immunosupresyjnymi. Wilgotne i ciepłe środowisko sprzyja namnażaniu się wirusa, dlatego miejsca takie jak baseny, sauny, szatnie czy wspólne prysznice są często źródłem zakażenia. Urazy skóry, nawet te niewielkie, stanowią otwartą bramę dla wirusa.
Warto również wspomnieć o tym, że kurzajki są wysoce zaraźliwe. Można je przenieść z jednej części ciała na inną, np. poprzez drapanie zmiany. Istnieje również ryzyko zarażenia innych osób. Dlatego tak ważne jest, aby podejmować odpowiednie środki ostrożności i unikać kontaktu z istniejącymi kurzajkami, zarówno u siebie, jak i u innych. Wczesne rozpoznanie i leczenie mogą zapobiec rozprzestrzenianiu się infekcji.
Głębokie spojrzenie na wirusa HPV jako czynnika wywołującego kurzajki
Wirus brodawczaka ludzkiego (HPV) jest prawdziwym sprawcą kurzajek. To on odpowiada za niekontrolowany wzrost komórek naskórka, który manifestuje się jako charakterystyczne, często nieestetyczne narośla. Jak dokładnie wirus działa i dlaczego jedni ludzie są bardziej podatni na jego działanie niż inni? Zrozumienie mechanizmu zakażenia jest kluczowe w kontekście profilaktyki i leczenia.
Wirus HPV posiada specyficzne powinowactwo do komórek nabłonka wielowarstwowego płaskiego, które tworzą naskórek. Po wniknięciu do organizmu, zazwyczaj przez mikrourazy skóry, wirus integruje swój materiał genetyczny z materiałem genetycznym komórek gospodarza. Następnie rozpoczyna się proces namnażania wirusa, który prowadzi do zmian w cyklu komórkowym. Komórki zakażone wirusem zaczynają dzielić się w przyspieszonym tempie, tworząc hiperplastyczne zmiany, które obserwujemy jako kurzajki.
Różne typy wirusa HPV mają predyspozycje do atakowania określonych obszarów ciała i wywoływania specyficznych rodzajów brodawek. Na przykład, typy HPV 1 i 2 często odpowiadają za brodawki zwykłe (kurzajki) na dłoniach i stopach. Typy HPV 6 i 11 są częściej związane z brodawkami płciowymi, ale mogą również wywoływać brodawki na innych obszarach. Zrozumienie tej specyficzności jest ważne w diagnostyce i doborze odpowiedniej terapii.
Odporność organizmu odgrywa kluczową rolę w walce z wirusem HPV. Osoby z silnym układem odpornościowym często są w stanie samodzielnie zwalczyć infekcję, a kurzajki mogą samoistnie ustąpić po pewnym czasie. Natomiast osoby z osłabioną odpornością, na przykład w wyniku chorób przewlekłych, terapii antybiotykowej, leczenia immunosupresyjnego czy z powodu wieku (bardzo młode dzieci i osoby starsze), są bardziej narażone na rozwój rozległych i trudnych do leczenia brodawek. W takich przypadkach wirus może utrzymywać się w organizmie dłużej i być bardziej oporny na leczenie.
Sposoby przenoszenia się wirusa HPV i drogi zakażenia kurzajkami
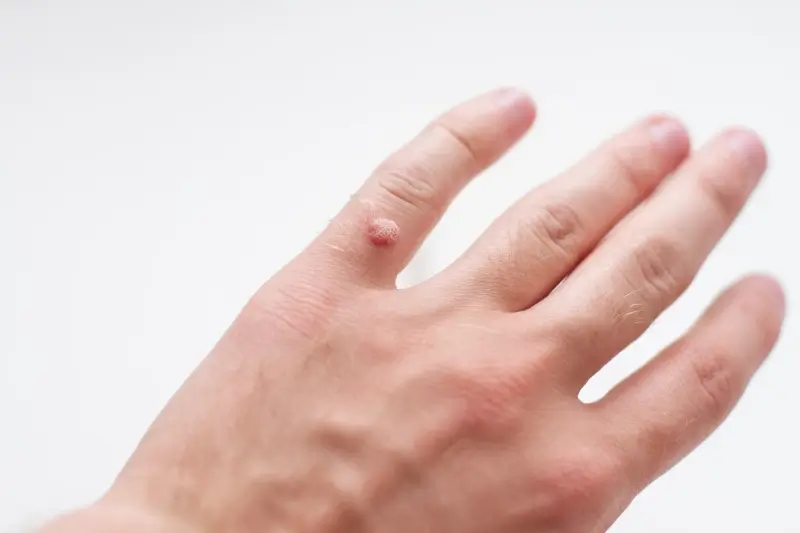
Najczęściej do zakażenia dochodzi poprzez dotknięcie kurzajki u innej osoby. Wirus, który znajduje się na powierzchni brodawki, może łatwo przenieść się na nasze dłonie, a następnie, jeśli na naszej skórze znajdują się drobne uszkodzenia, wniknąć do organizmu. Ważne jest, aby pamiętać, że nawet jeśli kurzajka nie jest widoczna gołym okiem, wirus może być obecny w naskórku. Dotyczy to również osób, które nie mają żadnych objawów zakażenia.
Inną częstą drogą przenoszenia się wirusa HPV są miejsca publiczne o podwyższonej wilgotności i cieple, gdzie wirus może przetrwać na powierzchniach. Mowa tu przede wszystkim o:
- Basenach i okolicach brodzików
- Saunach i łaźniach parowych
- Publicznych prysznicach i szatniach
- Salach gimnastycznych i klubach fitness
- Miejscach, gdzie często chodzimy boso, takich jak przebieralnie na siłowniach czy hotelach
Wirus może przetrwać na ręcznikach, podłogach, poręczach czy innych przedmiotach, z którymi dotykamy skażonych powierzchni. Dlatego tak ważne jest, aby w takich miejscach stosować się do zasad higieny, na przykład nosić klapki i unikać dotykania gołymi rękami potencjalnie zakażonych przedmiotów.
Samozakażenie, czyli przenoszenie wirusa z jednej części ciała na inną, również jest częstym zjawiskiem. Osoby, które mają kurzajki, mogą nieświadomie przenosić wirusa na inne obszary skóry, na przykład podczas drapania, golenia czy innych czynności pielęgnacyjnych. Szczególnie narażone są miejsca, gdzie skóra jest cieńsza lub bardziej podatna na uszkodzenia. U dzieci, które często obgryzają paznokcie lub zasysają palce, może dojść do przeniesienia wirusa z brodawek na dłoniach na skórę wokół ust i na samą błonę śluzową.
Czynniki zwiększające podatność na rozwój kurzajek i osłabienie odporności
Choć wirus HPV jest głównym sprawcą kurzajek, nie każdy, kto się z nim zetknie, od razu rozwija brodawki. Istnieje szereg czynników, które mogą znacząco zwiększyć naszą podatność na zakażenie i rozwój nieestetycznych zmian skórnych. Kluczową rolę odgrywa tu ogólna kondycja naszego układu odpornościowego. Osłabiona odporność stanowi otwartą furtkę dla wirusa.
Jednym z najczęstszych czynników osłabiających odporność jest przewlekły stres. Długotrwałe napięcie emocjonalne i psychiczne prowadzi do zmian hormonalnych, które negatywnie wpływają na funkcjonowanie układu immunologicznego. Osoby żyjące w ciągłym stresie są bardziej podatne na różnego rodzaju infekcje, w tym wirusowe, a także na rozwój chorób autoimmunologicznych. W kontekście kurzajek, stres może utrudniać organizmowi skuteczne zwalczanie wirusa HPV.
Niewystarczająca ilość snu to kolejny ważny czynnik. Podczas snu organizm regeneruje się i produkuje cytokiny, które są kluczowe dla prawidłowego funkcjonowania układu odpornościowego. Brak odpowiedniej ilości snu zaburza ten proces, czyniąc nas bardziej podatnymi na infekcje. Niedobory żywieniowe, zwłaszcza brak witamin (takich jak witamina C, A, E) i minerałów (np. cynku, selenu), również osłabiają odporność. Zbilansowana dieta bogata w te składniki jest niezbędna do utrzymania silnego systemu obronnego organizmu.
Istnieją również pewne schorzenia i stany, które mogą prowadzić do obniżenia odporności, a tym samym zwiększać ryzyko rozwoju kurzajek. Należą do nich:
- Choroby przewlekłe, takie jak cukrzyca, choroby nerek czy choroby wątroby.
- Terapie immunosupresyjne, stosowane na przykład po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych.
- Infekcje wirusowe, takie jak HIV, które bezpośrednio atakują komórki układu odpornościowego.
- Niektóre choroby nowotworowe i ich leczenie (chemioterapia, radioterapia).
- Okresy życia, w których odporność jest naturalnie niższa, np. wczesne dzieciństwo i podeszły wiek.
Uszkodzenia skóry, nawet te niewielkie, takie jak skaleczenia, zadrapania, otarcia czy pęknięcia, stanowią bramę dla wirusa HPV. Warto szczególnie zadbać o pielęgnację skóry w miejscach, gdzie jest ona narażona na urazy, na przykład na dłoniach i stopach. Regularne nawilżanie skóry zapobiega jej pękaniu, a stosowanie środków dezynfekujących po drobnych urazach może pomóc w zapobieganiu infekcji.
Specyfika kurzajek na różnych częściach ciała i ich powiązanie z wirusem
Kurzajki, choć wywoływane przez ten sam wirus HPV, mogą przybierać różne formy i pojawiać się w różnych lokalizacjach, co jest ściśle związane z typem wirusa oraz specyfiką skóry w danym miejscu. Zrozumienie tych różnic jest ważne zarówno dla diagnostyki, jak i dla wyboru najskuteczniejszej metody leczenia.
Najczęściej spotykane są kurzajki zwykłe, czyli brodawki, które zazwyczaj lokalizują się na dłoniach, palcach i stopach. Mają one charakterystyczną, grudkowatą powierzchnię, często z czarnymi punktami, które są zatkanymi naczynkami krwionośnymi. Na stopach mogą przybierać formę brodawek mozaikowych, tworząc większe skupiska, które bywają bolesne podczas chodzenia. Za te zmiany odpowiadają zazwyczaj typy wirusa HPV 1, 2 i 4.
Kurzajki płaskie, jak sama nazwa wskazuje, są bardziej płaskie i gładkie w dotyku. Często pojawiają się na grzbietach dłoni, twarzy, a u dzieci również na nogach. Mają zazwyczaj cielisty kolor i mogą być trudno odróżnialne od innych zmian skórnych. Za ich powstanie odpowiadają często typy wirusa HPV 3 i 10.
Brodawki łokciowe, czyli kłykciny kończyste, to specyficzny rodzaj kurzajek, które lokalizują się w okolicach narządów płciowych i odbytu. Są one wywoływane przez typy wirusa HPV 6 i 11, a także przez inne, bardziej onkogenne typy wirusa. Zmiany te mogą mieć postać małych grudek, ale również większych, kalafiorowatych narośli. Ich obecność wymaga szczególnej uwagi ze względu na potencjalne powikłania.
Warto również wspomnieć o kurzajkach na skórze głowy czy w okolicach intymnych, które mogą być trudniejsze do zauważenia i wymagają specjalistycznej diagnostyki. W tych miejscach skóra jest cieńsza i bardziej wrażliwa, co może wpływać na sposób manifestacji wirusa.
Różnorodność kurzajek i ich lokalizacji pokazuje, jak wszechstronny jest wirus HPV. Jednak niezależnie od miejsca występowania, podstawowe mechanizmy powstawania są podobne – infekcja wirusowa prowadząca do nieprawidłowego wzrostu komórek naskórka. Kluczowe jest zatem zrozumienie, od czego się robią kurzajki, aby móc skutecznie im zapobiegać i je leczyć, niezależnie od ich umiejscowienia.
Znaczenie higieny osobistej i unikania ekspozycji na wirusa HPV
Choć wirus HPV jest powszechny i trudny do całkowitego uniknięcia, odpowiednia higiena osobista i świadome unikanie ekspozycji na wirusa mogą znacząco zmniejszyć ryzyko rozwoju kurzajek. Kluczowe jest zapobieganie wniknięciu wirusa do organizmu oraz ograniczenie jego rozprzestrzeniania się.
Regularne i dokładne mycie rąk jest podstawową zasadą higieny, która pomaga usunąć potencjalne patogeny, w tym wirusa HPV, z powierzchni skóry. Szczególnie ważne jest mycie rąk po powrocie do domu, po skorzystaniu z toalety, a także przed jedzeniem. Używanie mydła i ciepłej wody przez co najmniej 20 sekund jest zalecane przez ekspertów.
W miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest podwyższone, należy zachować szczególną ostrożność. Zaleca się:
- Noszenie obuwia ochronnego (np. klapek) w miejscach takich jak baseny, sauny, publiczne prysznice i szatnie.
- Unikanie dzielenia się ręcznikami, golarkami czy innymi przedmiotami osobistymi z innymi osobami.
- Staranne osuszanie stóp po kąpieli, zwłaszcza w miejscach publicznych, ponieważ wilgotna skóra jest bardziej podatna na infekcje.
- Unikanie dotykania twarzy, oczu i ust brudnymi rękami.
W przypadku posiadania kurzajek, niezwykle ważne jest, aby nie drapać ich ani nie manipulować przy nich. Drapanie może prowadzić do przeniesienia wirusa na inne części ciała (samozakażenie) lub do zakażenia innych osób. Po kontakcie z kurzajkami należy dokładnie umyć ręce.
Warto również zadbać o ogólną kondycję skóry. Sucha, popękana skóra jest bardziej podatna na wnikanie wirusów. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, może pomóc w utrzymaniu jej w dobrej kondycji i zmniejszyć ryzyko infekcji. W przypadku drobnych skaleczeń czy otarć, należy je jak najszybciej oczyścić i zdezynfekować.
Choć szczepienia przeciwko HPV są dostępne i skuteczne w zapobieganiu infekcjom niektórymi typami wirusa, nie chronią one przed wszystkimi typami brodawek. Dlatego połączenie szczepień z zasadami higieny i profilaktyki jest najlepszą strategią w walce z kurzajkami.
Kiedy należy zgłosić się do lekarza w przypadku podejrzenia kurzajek
Chociaż wiele kurzajek można z powodzeniem leczyć domowymi sposobami lub dostępnymi bez recepty preparatami, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Wczesna diagnoza i odpowiednie leczenie mogą zapobiec powikłaniom i przyspieszyć proces zdrowienia. Niepokojące objawy lub wątpliwości dotyczące charakteru zmiany skórnej zawsze powinny skłonić nas do wizyty u lekarza.
Przede wszystkim, jeśli mamy wątpliwości, czy dana zmiana skórna jest rzeczywiście kurzajką, powinniśmy zgłosić się do lekarza. Istnieje wiele innych zmian skórnych, które mogą przypominać brodawki, ale wymagają innego leczenia lub mogą świadczyć o poważniejszym problemie. Lekarz, na podstawie badania dermatoskopowego i czasem wywiadu, będzie w stanie postawić prawidłową diagnozę.
Należy niezwłocznie udać się do lekarza, jeśli:
- Kurzajka pojawia się w nietypowym miejscu, na przykład na twarzy, w okolicach intymnych, na błonach śluzowych lub w pobliżu oka.
- Zmiana szybko rośnie, zmienia kolor, kształt, krwawi lub jest bolesna.
- Mamy do czynienia z licznymi kurzajkami, które szybko się rozprzestrzeniają.
- Kurzajki powodują znaczny dyskomfort lub ból, utrudniając codzienne funkcjonowanie (np. kurzajki na stopach utrudniające chodzenie).
- Jesteśmy w grupie podwyższonego ryzyka z powodu osłabionej odporności (np. chorujemy na cukrzycę, HIV, przyjmujemy leki immunosupresyjne).
- Domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach lub wręcz pogarszają stan zmiany.
- Zmiana nawraca pomimo podjętego leczenia.
Lekarz, w zależności od sytuacji, może zalecić dalszą diagnostykę, pobranie wycinka do badania histopatologicznego, lub zaproponować profesjonalne metody leczenia, takie jak krioterapia (wymrażanie), elektrokoagulacja (wypalanie), laseroterapia, czy leczenie farmakologiczne z użyciem silniejszych preparatów. W przypadku brodawek płciowych, lekarz może również zlecić badania w kierunku innych infekcji przenoszonych drogą płciową.
Pamiętajmy, że samodzielne próby usunięcia kurzajek, zwłaszcza tych w trudnodostępnych miejscach lub wyglądających nietypowo, mogą prowadzić do powikłań, takich jak infekcje, blizny czy wtórne zakażenia bakteryjne. Dlatego w razie jakichkolwiek wątpliwości, zawsze warto zasięgnąć porady specjalisty.